Морозова Маргарита Алексеевна
Атипичные антипсихотики в терапии приступообразно-прогредиентной шизофрении: структурно динамический анализ
Автореферат диссертации на соискание ученой степени доктора медицинских наук
Общая характеристика исследования
Несмотря на более чем полувековой опыт применения психотропных препаратов, актуальной остается проблема определения основанных на убедительных доказательствах клинических предикторов ответа на психофармакотерапию. Уже первый опыт использования психотропных средств в широкой медицинской практике показал, что эффект психофармакотерапии не всегда соответствует ожиданиям. Случаи неустойчивых и парциальных реакций встречались часто. Поэтому неоднократно предпринимались попытки выделить клинические факторы, позволяющие прогнозировать характер терапевтического ответа. В частности, при шизофрении в качестве прогностически благоприятных в терапевтическом отношении клинических признаков выделялись симптомы, отражающие высокую интенсивность психической деятельности в виде острых психотических нарушений (Мюллер, 1967). Плохой прогноз результатов терапии был сопряжен с ранней манифестацией психического заболевания и с накоплением личностных аномалий (асоциальность, инфантильность, эмоциональная неустойчивость) в преморбидном периоде. Выделялись и терапевтически недоступные феномены: так называемое «скрытое расстройство мышления», проявляющееся в слабости побуждения к мыслительному процессу и слабостью символического понимания (Мюллер, 1967), разорванности мышления (Arnold, 1955).
В отечественной психиатрии психофармакология всегда являлась составной частью клинической психиатрии (А.С.Тиганов, 2002), наследуя традиционную методологию. Эффекты психофармакологических средств изучались не только на основании анализа динамики синдрома, определяющего статус больного. Исследовалась связь его динамики с закономерностями развития заболевания в целом. Объектом изучения являлось движение как компонентов одного синдрома, так и «целых этапов развития заболевания» (Г.Я.Авруцкий, 1981). Кроме клинических особенностей текущего синдрома, его нозологическая принадлежность были признаны важнейшими факторами, влияющими на характер терапевтического ответа. В рамках психопатологического метода была предпринята попытка разработать клинические критерии дифференцированного назначения нейролептиков (Пантелеева Г.П., 1999).
Результаты многочисленных исследований, проведенных учеными разных школ с использованием новых антипсихотиков и новых, стандартизованных, методов клинических исследований, дали возможность сопоставить результаты и подвести общий знаменатель в отношении некоторых значимых для антипсихотической терапии факторов (Blacker, 2000). На основании анализа многочисленных контролируемых и сравнимых по методу проведения исследований были выделены следующие значимые для выбора антипсихотического средства факторы (Marder, 2000):
-субъективное отношение пациента,
-чувствительность к нейролептическим побочным эффектам (экстрапирамидным и поздним дискинезиям),
-преобладание в клинической картине негативных расстройств,
-преобладание в клинической картине когнитивных нарушений,
-склонность пациента к некомплаентности,
-беременность для пациентов-женщин.
Как следует из этих положений, отражающих наиболее широко принятую точку зрения, лишь некоторые аспекты актуальной клинической картины играют роль в оценке терапевтической перспективы. При этом тяжесть и общий характер не психотических, а дефицитарных нарушений являются ведущими ориентирами при выборе препарата. Однако многие отечественные исследователи, проводя тщательный сравнительный клинико-психопатологический анализ изменений состояния больных под влиянием тех или иных антипсихотиков, обнаружили, что клиническая типология в целом содержит информацию, необходимую для подбора вида психофармакологического воздействия (Тиганов А.С., 1999, Пантелеева Г.П., 1999, Смулевич А.Б., 2000, Нуллер Ю.Л., 2002). Другие авторы, также считая, что клинические проявления должны учитываться в выборе конкретного препарата, склоняются к тому, что не особенности психопатологического синдрома, а характер изменения элементарных психических функций может здесь служить ориентиром (Apter и др., 1990, van Praag HM.1997, 2001).
Как известно, психопатологический синдром представляет собой сложную иерархическую систему (А.В.Снежневский, 1999). Значение воздействия на разные ее элементы может быть неравноценно для общего состояния пациента. Так, если в круг биологического действия препарата попадает психопатологическое расстройство, лежащее в основе этой иерархической системы, то лекарственно обусловленное изменение состояния оказывается устойчивым и многоплановым; если же нет - изменение будет кратковременным и частичным. Кроме того, ввиду многообразия нейрохимических механизмов, лежащих в основе клинически сходных психопатологических расстройств, предвидеть реакцию конкретного больного на терапию, ориентируясь на целостную клиническую картину, в большинстве случаев очень сложно.
С одной стороны, очевидно, что не может быть жесткой прямой связи между биологическими явлениями, функционированием нейротрансмиттерных систем, и завершенными психическими проявлениями вообще, и психопатологическими симптомами в частности, но с другой стороны полностью отказаться от признания, пусть опосредованных, причинно-следственных отношений между ними нельзя. Как показывает опыт, изменения в биологическом субстрате и изменения психопатологической картины в целом не конгруэнтны друг другу. Фармакогенное воздействие на такую сложную систему, какой является психопатологический синдром, может приводить к запуску механизмов как прямой, так и обратной связи, когда редукция тяжести одних симптомов влечет за собой уменьшение или увеличение выраженности других нарушений и наоборот. Возможно, более непосредственно реакция мозга на фармакологическое воздействие будет проявляться в динамике лишь отдельных признаков психопатологического состояния, которые будут служить ведущим звеном для редукции всего синдрома, что и было отмечено на заре психофармакологии. При этом такие элементы могут и не определять актуальную клиническую картину состояния больных. Хорошей иллюстрацией рассогласования между наиболее бросающимися в глаза клиническими симптомами и важными для характеристики состояния признаками могут служить симптомы первого ранга Курта Шнайдера. Описывая их, он обращал особое внимание на то, что эти нарушения важны только с диагностической точки зрения и не обязательно определяют текущее состояние больного (Шнайдер К., 1999).
Изучение проблемы значения фармакогенной динамики отдельных психопатологических нарушений для формирования устойчивого терапевтического ответа состояния в целом актуально, так как полученные результаты могут стать основой для более надежного прогноза эффектов терапии, а также для более ясного понимания характера взаимосвязи расстройств внутри клинического синдрома, определяющей их динамические свойства.
Разработка новых методов исследования, направленных на более детальное распознавание характера фармакогенного влияния становится важной задачей в связи с быстрым расширением спектра психофармакологических препаратов с качественно новыми терапевтическими возможностями. Разделение клинических признаков на более полно и непосредственно попадающие в поле фармакогенного действия и реагирующих на терапию опосредованно, в рамках динамики других психопатологических нарушений, позволяет выделить и описать обусловленные близкими биологическими нарушениями психопатологические образования. Выявление нарушений, факт терапевтической динамики которых в наибольшей степени связан с изменением состояния в целом, позволяет обоснованно формировать терапевтические ожидания и разработать инструмент раннего прогноза терапевтического ответа.
Цели и задачи исследования
Цель настоящей работы состоит в выявлении клинических признаков, наличие терапевтической динамики которых в наибольшей степени влияет на степень улучшения состояния в целом, а также в определении отличительных признаков синдрома, где фармакогенной редукции подвергалось большинства из его элементов, у больных с приступообразно-прогредиентной формой шизофрении в период острого психотического эпизода и в период ремиссии в условиях монотерапии атипичным антипсихотиком.
В работе решаются следующие задачи:
1. Разработать метод исследования лекарственно обусловленных динамических характеристик состояния больных
2. Определить, все ли элементы психопатологической картины, выделенные психометрическим методом, подвергаются терапевтической редукции.
3. Определить, зависит ли лекарственно обусловленная подвижность симптома от структуры синдрома, в рамках которого он возникает.
4. Определить, существуют ли в изначальной психопатологической картине признаки-маркеры, динамика которых сочетается с многоплановой лекарственной динамикой психопатологического состояния.
5. Определить, существуют ли в психопатологической картине признаки-маркеры, отсутствие динамики которых сочетается с терапевтической рефрактерностью большинства аспектов состояния больных.
6. Провести сравнительный анализ лекарственно обусловленных динамических характеристик состояния больных, переживающих острый психотический приступ, и в состоянии ремиссии.
7. Установить связь динамики уровня социального функционирования и показателей качества жизни для больных в ремиссии с особенностями динамики психопатологической картины.
Научная новизна работы
1. Впервые разработан и применен метод структурно-динамического анализа психопатологических характеристик при приступообразно-прогредиентной шизофрении, позволивший в рамках статистического анализа установить ключевые для терапии серотонин-допаминовыми блокаторами признаки состояния.
2. В рамках нового методологического подхода клинические факты, полученные стандартизованным образом, в условиях единообразного фармакогенного воздействия на клинически близкие состояния использовались для создания прогностически ориентированных психопатологических моделей.
3. Впервые проведен сравнительный анализ внутрисиндромальных отношений отдельных элементов клинической картины шизофренического психоза и выявлено значение особенностей этих связей для динамических характеристик симптомов.
4. Впервые динамические характеристики отдельных элементов состояния больных приступообразно-прогредиентной шизофренией положены в основу предикции целостного терапевтического ответа.
5. Впервые такая характеристика состояния, как качество динамических связей, формирующихся в условиях терапии атипичным антипсихотиком, была использована как инструмент изучения сродства клинических проявлений.
6. Впервые проведено сравнительное исследование динамики психопатологической картины в условиях монотерапии атипичным антипсихотиком у пациентов с приступообразно-прогредиентной формой течения шизофрении в разные периоды заболевания: как в ходе острого психотического эпизода, так и в период ремиссии.
7. Впервые у больных приступообразно-прогредиентной шизофренией в состоянии ремиссии было изучено влияние динамических характеристик отдельных элементов состояния на уровень социального функционирования и качества жизни.
Практическая значимость работы
1. Позитивный результат настоящего исследования дает основания для использования такого методологического подхода к изучению других клинических моделей.
2. Полученные данные позволяют обоснованно формировать терапевтические ожидания для больных приступообразно-прогредиентной шизофренией при использовании атипичных антипсихотиков как в отношении качества изменения психопатологического состояния, так и в отношении сроков терапевтического ответа.
3. Результаты исследования, выявляющие особенности клинической картины больных приступообразно-прогредиентной шизофренией в состоянии ремиссии, где отчетливо проявились преимущества монотерапии атипичными антипсихотиками по сравнению с комбинированной терапией и где различий в эффективности того и другого вида терапии не было, позволяют производить отбор наиболее перспективной в отношении повышения качества ремиссии группы пациентов.
4. Выявленные в ходе исследования закономерности показывают, что клинические предикторы фармакогенной реактивности клинической картины не соответствуют определяющим клиническую тяжесть актуального состояния больного психопатологическим нарушениям. Своевременная диагностика этих прогностически важных клинических расстройств способствует оптимизации терапевтического процесса.
5. Рост уровня функциональных возможностей больных с приступообразно-прогредиентной шизофренией в состоянии ремиссии при переводе их с комбинированной терапии на монотерапию атипичным антипсихотиком указывает на повышенное значение сочетанной фармакотерапии с психокоррекционными и социо-реабилитационными мероприятиями для оптимизации терапевтического эффекта и устойчивого повышения качества жизни этой категории больных.
.
Внедрение в практику
Разработанные подходы к формированию обоснованных терапевтических ожиданий и прогноза терапевтического ответа у больных с приступообразно-прогредиентной шизофренией в разные периоды заболевания внедрены в практику психофармакологической помощи больным в психиатрической клинической больнице № 14, психиатрической больнице им. В.А. Гиляровского № 3, кафедре психиатрии, наркологии и психотерапии Государственной медицинской Академии им И.И.Мечникова г. Санкт-Петербурга
Апробация
Обобщенные данные диссертационной работы доложены на конгрессах «Человек и лекарство», апрель 2003 г, симпозиум «Спорные вопросы психофармакотерапии», симпозиум «Новый взгляд на психофармакотерапию шизофрении и биполярных расстройств», апрель 2002 г.; на XII съезде психиатров России, октябрь 2000г., Москва; на Региональной Научно-практической конференции психиатров Северо-Запада России «Биологические и социальные аспекты терапии психических заболеваний», ноябрь 2002, г. Санкт-Петербург; CINP, June 23-27, 2002, Monreal; на конференции "Место атипичных антипсихотиков в современной психиатрической практике", апрель, 2001 г., Москва; на конференции “Безопасность и переносимость современной антипсихотической фармакотерапии”, декабрь 2001, Москва; на Конгрессе по детской психиатрии, сентябрь 2001.
Объем и структура работы
Диссертация изложена на _____ страницах машинописного текста. Работа состоит из следующих глав: введение, обзор литературы, характеристика материала и методов исследования, двух глав результатов исследования, заключения и выводов, а также списка литературы, который содержит 215 источников, из них 64 отечественных и 151 зарубежный. Работа иллюстрирована 53 рисунками и 36 таблицами.
Характеристика методов исследования.
Для решения поставленных задач был разработан особый дизайн исследования, который существенно отличался от традиционно построенных работ. Это было не клинико- психопатологическое исследование, где изучению подвергаются особенности вариантов целостного синдрома или синдромов и проводится сопоставление характера спонтанной или фармакогенной их трансформации в зависимости от клинической типологии синдрома. Это не было и сравнительным психофармакологическим исследованием, где в центре внимания находится анализ сходства и различия двух или нескольких препаратов. В данном случае объектом являлись динамические свойства отдельных симптомов и особенности структуры синдрома, в который они входят, в зависимости от признака их подвижности в условиях фармакогенного воздействия. Такой способ изучения материала был назван методом структурно-динамического анализа. Новый подход давал возможность, отказавшись от априорного предположения о значимости для реакции на психофармакологическое воздействие особенностей целостной психопатологической картины (известных клинических синдромов), выявить наиболее динамичные компоненты состояния больных, прояснить их отношения внутри статического синдрома в начале и конце исследования, сформировать новые, динамические, синдромы, обусловленные не спонтанной, а «принудительной» динамикой, и на основе признака фармакогенной подвижности или инертности показать большую или меньшую биологическую обусловленность психопатологического проявления.
Дизайн настоящего исследования отличался еще одной важной особенностью. Было сделано допущение, что препараты, относящиеся к одному фармакологическому классу, имеют больше сходства, чем различий. Так например, в основу выделения класса атипичных антипсихотиков был положен показатель их сравнительной аффинности к D2 и 5HT2 рецепторам. Приблизительно равное соотношение силы сродства к этим рецепторным системам по современным представлениям является достаточным основанием для выделения атипичных антипсихотиков в отдельную фармакологическую группу (Meltzer, 1995; Schatzberg и Nemeroff,1998). Эта особенность биологического действия препаратов обусловливает их общие клинические свойства, сходные у всего класса атипичных антипсихотиков, что было доказано многочисленными как экспериментальными, так и клиническими исследованиями (Мосолов С.Н. и др.2002; Яничак и др., 1999; Kerwin et Taylor, 1996; Love, 1996; Beasley и др., 1997; Meltzer, 1995; Leysen и др., 1994; Huttunen, 1995; Corbett et al, 1993; Moore et al, 1992; Tran et al, 1997; Schatzberg и Nemeroff,1998; Parker и Malhi, 2001). Так как выбранные лекарственные средства использовались в настоящем исследовании как биологические агенты, стимулирующие синдромокинез, а изучению подвергалась динамика психопатологической картины при наиболее широком из доступных в настоящее время фармакогенном воздействии на заинтересованные биологические структуры, различия между препаратами были признаны незначимыми для поставленных целей, поэтому, несмотря на их несомненное наличие, в данном случае, ими можно было пренебречь.
На первом этапе формирования клинической модели исследования был использован клинический метод, позволивший выделить относительно гомогенную группу больных, которые удовлетворяли критериям диагноза «Шизофрения» по МКБ - 10 и имели сходный, приступообразно-прогредиентный, тип течения. Затем из числа выбранных больных с помощью психопатологического метода были выделены две группы пациентов: группу больных в состоянии острого психотического приступа с близкой психопатологической картиной и группу больных, находящихся в состоянии ремиссии.
Для оценки динамики картины ремиссии был использован катамнестический метод в виде динамического наблюдения пациентов в течение года.
Психофармакологический метод был использован для получения «принудительного движения» симптомов под влиянием фармакогенного фактора.
Основным методом исследования была психометрическая оценка состояния больных. Результаты этой оценки явились основой формирования доказательной базы для проверки предложенной гипотезы.
Для больных в состоянии ремиссии одной из важнейших характеристик состояния наряду с психопатологическими нарушениями является уровень функционирования. В связи с этим для этой группы пациентов использовались инструменты, позволяющие количественно его оценить, такие как опросник качества жизни (Heinrichs и Carpenter, 1984) и шкала глобального функционирования (Startup M.,2002).
Анализ результатов психометрических измерений проводился следующим образом. Все без исключения симптомы анализировались как в равной степени значимые. Каждый симптом оценивался как независимый изолированный признак, без учета синдрома, в рамках которого он появился. При анализе каждого последующего симптома группа больных рассматривались заново, без учета ранее полученного результата.
Последовательно для каждого симптома по признаку его подвижности или инертности в ходе исследования проводилось деление всех больных на группы. Для этого вычислялась разница между условным количественным показателем (баллом) тяжести выбранного симптома в начале и конце каждого периода исследования. Группа «без динамики» тяжести симптома определялась в том случае, если разница была равна нулю или была отрицательной. В этом же случае симптом определялся как фармакогенно инертный. В группу «с динамикой» попадали больные, у которых показатель разницы был положительный; здесь симптом определялся как фармакогенно подвижный. Такой анализ проводился отдельно для всех 30 симптомов-пунктов шкалы PANSS. Один и тот же больной по одному признаку мог попадать в одну, а по другому в другую группу.
В анализ не включались случаи, когда признак не обнаруживался в начале исследования и не появлялся впоследствии. Не анализировались те пункты шкалы PANSS, которые обнаруживались лишь в единичных случаях.
Выделенные группы «с динамикой» и «без динамики» признака сравнивались по выраженности всех аспектов состояния больных статистическим непараметрическим методом проверки гипотезы U тестом Mann-Whitney для выявления наличия различий в статусе пациентов. Разница считалась достоверной, если достигала уровня достоверности p<0,05.
Статистическим непараметрическим методом Spearmen был проведен корреляционный анализ для выявления наиболее прогностически значимых не только для факта динамики, но и для выраженности редукции тех или иных аспектов состояния больных на фоне терапии. В группе больных, находящихся в состоянии ремиссии такой анализ проводился не только на основании показателей шкалы PANSS, но и показателей шкал, измеряющих уровень функционирования больных. Корреляции учитывались как значимые в том случае, если коэффициент корреляции (r) был больше 0,35, при достоверности p<0,05.
Для выделения динамических констелляций симптомов, возникших под влиянием терапии, был использован метод факторного анализа. Факторный анализ оказался информативным только в отношении больных с острым психотическим состоянием.
Характеристика материала исследования
В исследование было включено 186 больных с диагнозом приступообразно-прогредиентная шизофрения (параноидная шизофрения F20.0 по МКБ 10).
Первая клиническая модель была сформирована на основании пациентов с острым психотическим приступом (группа ОП). Таких больных было восемьдесят девять. Длительность исследования для первой группы пациентов составила 8 недель, что соответствует периоду острой фазы терапии психоза (Marder, 1999). Все пациенты завершили исследование.
Средний возраст пациентов группы ОП составил 39,8 + 6,3 года. В исследование было включено 44 женщины и 45 мужчин. Средняя длительность заболевания равнялась 7,8 + 9 лет. Возраст манифестации равнялся 22,8 + 6,3 лет. Количество приступов в анамнезе равняло 4,7+2,7.
На инвалидности II группы находились 54 больных, что составляло 60,7 %.
В момент начал исследования в браке состояли 14 пациентов 15,7%.
В разводе находились 16 человек 18%. Остальные никогда не имели собственной семьи. Критерии включения в исследование были следующие:
-диагноз шизофрения по МКБ-10,
-приступообразно-прогредиентное течение,
-наличие в анамнезе не менее двух приступов,
-наличие в анамнезе отчетливых ремиссий без психотической симптоматики или с рудиментарными психотическими симптомами,
-наличие клинически выраженной психотической симптоматики в виде бредовых или галлюцинаторно-бредовых расстройств, вызывающих дезадаптацию больных,
-отсутствие регулярной нейролептической терапии по поводу настоящего состояния.
Больные в состоянии острого психотического приступа получали монотерапию оланзапином в средней дозе 15,5 +5,2 (57 пациентов) или рисперидоном в средней дозе 4,45+1,25 (32 пациента).
Вторая клиническая модель была сформирована на основании группы пациентов с приступообразно-прогредиентной формой шизофрении в состоянии ремиссии, или резидуальной шизофрении по МКБ 10 F20.5. Эту группу образовали 97 больных. Средний возраст больных составил 33,9+10, мужчин 52, женщин 45. Длительность заболевания составила 17,02+3,1 года. Возраст манифестации равнялся 21+7,9 лет. Количество предшествующих приступов равнялось 5,2+1,7. Длительность настоящей ремиссии к моменту начала исследования составила 13,7 +8,8 месяцев (минимально- 6, максимально -31 месяц). Инвалидность 2 группы имели 52 человека, что составило 53,6%. Семейное положение: в браке состояли 11 человек (11,3%), в разводе 27 пациентов (27,8%), у остальных больных собственной семьи не было.
Критерии включения в исследование были следующие:
-диагноз шизофрения,
-приступообразно-прогредиентное течение,
-наличие в анамнезе не менее двух приступов,
-наличие в анамнезе отчетливых ремиссий без психотической симптоматики или с рудиментарными психотическими симптомами,
-отсутствие психотической симптоматики или рудиментарная психотическая симптоматика, не определяющая клинической картины, в момент включения,
-стабилизация состояния на фоне терапии типичными нейролептиками,
-длительность стабильного состояния не менее 4 месяцев.
Выбор ограничения «не менее двух приступов в анамнезе» обусловлен тем, что после первого приступа спонтанные ремиссии наступают у четверти пациентов (Bleuler M., 1965), после второго приступа доля таких больных уменьшается, а значит можно с большей надежностью предположить, что изменения в состоянии больных обусловлены именно действием препарата, а не собственно течением болезни.
В исследование не включались пациенты с острыми соматическими заболеваниями, а также хроническими соматическими заболеваниями в стадии обострения, беременные и кормящие женщины, больные с признаками тяжелых нейролептических реакций в анамнезе. Из исследования исключались пациенты, которым требовалась дополнительная терапия психотропными средствами, за исключением транквилизаторов (диазепама в дозе не более 20 мг в сутки длительностью не более 2 недель ежедневной терапии).
Больные в состоянии ремиссии после перевода с терапевтической схемы на монотерапию атипичным антипсихотиком получали клозапин 108,3 + 20, 4 мг(49 пациентов) и оланзапин 14,7+3,2 (48 пациентов).
Исследование фармакогенной динамики ремиссии имело три периода. Длительность первого периода равнялась 8 неделям. В это время осуществлялся переход с терапевтической схемы на терапию атипичным антипсихотиком методом постепенной замены в течение 4 недель, когда дозы нейролептиков терапевтической схемы плавно снижались, заменяясь атипичным антипсихотиком. Другие психотропные средства в это время постепенно отменялись. Длительность второго периода равнялась 16 неделям, считая с начала исследования, двенадцать из которых больные находились на монотерапии. Третий период составил 12 месяцев, считая с начала исследования.
Для того, чтобы выполнить задачи исследования, при анализе данных за первый и второй периоды учитывались только те больные, которые принимали участие в исследовании не менее 16-ти недель. Третий период расценивался как дополнительный. Здесь проводилась оценка всех завершивших его больных, что составило 79 пациентов. Восемнадцать пациентов выбыли из исследования, как по медицинским, так и по немедицинским причинам.
Как в одной, так и в другой клинической модели в достаточном для анализа количестве случаев были представлены все наиболее характерные нарушения (рис.1, рис.2).
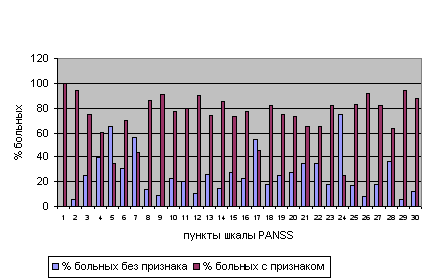
Рис.1. Распределение количества больных (в процентах) с острым психотическим приступом с наличием или отсутствием симптома (пункта шкалы PANSS)

Рис.2. Распределение количества больных в состоянии ремиссии с наличием симптома- пункта шкалы PANSS хотя бы легкой степени тяжести в начале исследования
Обсуждение результатов исследования
В ходе исследования были получены следующие факты.
Психопатологическая картина у больных острым психотическим приступом имела два клинических варианта: бредовой и галлюцинаторно-бредовой. В первом варианте состояние определялось интерпретативным бредом, на фоне которого на высоте состояния появлялись элементы острого чувственного бреда. Галлюцинаторные расстройства, если и возникали, то на короткое время, были неразвернуты, никогда не определяли картину приступа и отсутствовали в момент включения пациентов в исследование. Второй вариант был представлен случаями со смешанным истинными и псевдо - галлюцинаторными нарушениями в сочетании с интерпретативным бредом. Здесь также на высоте состояния обнаруживались признаки острого чувственного бреда, который, в структуре этого типа состояний был более массивным, чем в предыдущем варианте.
При клиническом наблюдении обнаруживалось, что динамика этих клинических вариантов несколько различалась: более быстрая редукция психотической симптоматики и общее улучшение состояния наблюдались при втором варианте психотического приступа.
При анализе результатов психометрического измерения оказалось, что все без исключения симптомы-признаки шкалы PANSS были более подвижны, если исходно их тяжесть была больше. Видимо, небольшая выраженность симптома в рамках острого приступа указывает на то, что нарушение является результатом не только обострения, но и ригидного процесса малоадаптивной компенсаций. Такой компенсаторный механизм препятствует дальнейшему развитию расстройства, но одновременно с этим выводит его из сферы действия лекарственного средства. Более острая психотическая симптоматика, которая лучше купируется антипсихотической терапией, свидетельствует с одной стороны о более глубоком срыве компенсаторных механизмов, но с другой стороны - о большей гибкости и подвижности процесса формирования более адаптивной системы компенсации в условиях фармакогенного действия.
Полученные данные показали, что существуют различия в исходной структуре синдрома в зависимости от того, будет ли впоследствии фармакогенно подвижен или инертен входящий в него изучаемый симптом. С ходом терапии конфигурация (соотношение тяжести) психопатологических элементов изменялась таким образом, что к концу исследования структурно-синдромальные различия между подвижными и инертными вариантами некоторых расстройств стирались. В других случаях отличия обнаруживались, но они никогда не повторяли исходную картину.
При сопоставлении значимости факта подвижности или инертности для общего улучшения состояния больных двух наиболее клинически заметных симптомов - бредовых и галлюцинаторных расстройств, обнаружилось, что различия в показателях общего улучшения между подвижным и инертным вариантами галлюцинаторных нарушений очень велики, причем критериям респондеров отвечают только больные с подвижным вариантом. В то же время такое различие между подвижным и инертным вариантами бредовых расстройств были незначительны, а критериям респондеров отвечали больные с обоими вариантами нарушения. Не велико было в этом отношении и значение факта динамики таких признаков остроты состояния, как возбуждение и импульсивность, при условии, что их выраженность исходно умеренна.
Редукция большинства негативных нарушений оказывала большое влияние на общее улучшение состояния больных. Во всех случаях, за исключением стереотипности мышления, отмечалась достоверная разница в показателях общего улучшения у больных с подвижным и инертным вариантами дефицитарных симптомов. Критериям респондеров отвечали только больные с подвижным вариантом.
В наибольшей степени из всех изученных нарушений на степень улучшения общего состояния больных влияет факт редукции психотической дезорганизации мышления. Здесь разница между показателями общего улучшения состояния при подвижном и инертном вариантах расстройства была самой большой из всех изученных симптомов.
Особенности исходного синдрома, а также закономерности его фармакогенной трансформации при подвижных вариантах бредовых и галлюцинаторных расстройств имели существенные отличия, хотя клинически эти психопатологические образования представляются близкими. Подвижность бредового расстройства обусловливалась сочетанием бредовых идей с бредовым аффектом, чувством угрозы и опасности. Подвижность галлюцинаторной симптоматики определялась ее сочетанием с более тяжелым возбуждением, тревогой, депрессией, а также исходно большей выраженностью загруженности своими переживаниями. Несимметричным оказалось и взаимное прогностическое значение исходной тяжести бреда и галлюцинаций для степени их дальнейшей динамики: если при анализе прогноза степени редукции галлюцинаций исходно большая выраженность бреда была прогностически благоприятным признаком, то исходная тяжесть галлюцинаций не играла роли для прогноза степени обратной динамики бреда. Большая выраженность в клинической картине галлюцинаторных нарушений к концу исследования была ассоциирована с большим числом инертных симптомов и в результате с меньшей эффективностью терапии в целом, в то время как большая выраженность бредовых нарушений такого значения не имела. Таким образом, представленные факты могут свидетельствовать в пользу того, что, галлюцинаторная и бредовая симптоматика, несмотря на свою сопряженность в клинической картине шизофренического психоза, имеют разную степень опосредованности от биологического нарушения к психопатологическому расстройству. Собственно галлюцинаторная симптоматика представляется более непосредственным проявлением биологической дисфункции, чем бредовое нарушение.
Как уже упоминалось, наличие редукции психотической дезорганизации мышления играет ведущую роль в динамике общего состояния больных. В нашем исследовании дезорганизация мышления оказывалась подвижной не во всех случаях. Динамика обнаруживалась, если наряду с другими когнитивными расстройствами (признаков «нарушение абстрактного мышления», «нарушение внимания», « нарушение спонтанности в беседе») у больных обнаруживался симптом нарушения социального поведения - активного избегания общения. Можно предположить, что такое поведение могло быть следствием хотя бы частичного осознавания больным дезорганизованности процессов своего мышления. При клиническом наблюдении именно симптом дезорганизации мышления в большей степени, чем любой другой из психотических симптомов, был доступен рефлексии у всех без исключения больных, но лишь часть пациентов воспринимала его как психологически тягостное расстройство и демонстрировала социально избегающее поведение. Эти данные представляются нам особенно важными, так как феномен дезорганизации имеет особое значение и выделен, вместе с продуктивными и дефицитарными симптомами, в отдельную группу характерных шизофренических расстройств (Buchanan RW и Carpenter WT., 2000). По-видимому, место, которое в ряду всех подвижных симптомов занимает подвижность дезорганизации мышления в отношении общего улучшения состояния больных с острым психотическим приступом, указывает на то, что при наличии динамики этого нарушения антипсихотик затрагивает один из основных патогенетических механизмов развития психотического состояния при шизофрении.
Так как с одной стороны состояние больных клинически определялось галлюцинаторно-бредовым или бредовым синдромом, а с другой стороны наиболее значительную роль в общем ответе на фармакотерапию атипичным антипсихотиком играла подвижность психотически дезорганизованного мышления, то представилось интересным прояснить, существуют ли закономерности, связывающие динамику этих расстройств с динамикой других болезненных проявлений. Для этого был использован факторный анализ. С помощью этого метода было показано, что характер динамики состояния больных подвижным вариантом бредовых нарушений описывается тремя факторами. Первый фактор был составлен из психотических и познавательных нарушений (признаки «бред», «дезорганизация мышления», «нарушение внимания»), а также снижения способности к рефлексии (признак «снижение возможности к суждениям и инсайту»). Паттерны редукции этих нарушений были связаны между собой. Иными словами, выделялся динамический симптомокомплекс, демонстрирующий тесную динамическую связь изменений выраженности бредового расстройства с изменениями тяжести нарушений формального мышления и нарушения самоотчета, которая образовывалась под действием атипичного антипсихотика. Интересно заметить, что галлюцинаторная симптоматика здесь не присутствует, хотя случаи совместной динамики бредовых и галлюцинаторных нарушений встречались у этих пациентов.
Второй фактор состоял из эмоциональных дефицитарных нарушений (признаки «уплощенность аффекта», «эмоциональная отгороженность», «отстраненность от окружающих вследствие пассивности»). Таким образом, выделился второй динамический симптомокомплекс, где движение тяжести составляющих его симптомов происходит по единому стереотипу, отличного от стереотипа динамики психотических нарушений.
Третий фактор был образован тревожно-депрессивным комплексом, формируя третий динамический симптомокомплекс. Таким образом, были выделены три отличные друг от друга направления активности антипсихотика, которые развивались по своим закономерностям независимо друг от друга.
Несколько другие закономерности прослеживались в группе больных, выделенных по признаку подвижности дезорганизации мышления. Здесь удалось выделить только два динамических фактора. Первый был назван психотическим и был во многом похож на первый фактор в группе больных с подвижным вариантом бредового расстройства (признаки «бред», «подозрительность», «необычное содержание мыслей», «нарушение способности к суждениям и инсайту»), а второй - дефицитарным, который в отличие от вышеописанного фактора, включал в себя и эмоциональные и когнитивные негативные нарушения.
Результаты факторного анализа показателей динамики состояния больных с подвижным вариантом галлюцинаторной симптоматики были иными. Здесь первый фактор состоял из негативных расстройств, включающих и эмоциональный и когнитивный дефицит, указывая на то, что паттерн редукции галлюцинаторной симптоматики имел большое сходство с характером динамики не психотических проявлений, но дефицитарных нарушений. Второй фактор выявлял сходство динамики когнитивных нарушений, которые включали в себя, в том числе, динамику психотической дезорганизации мышления. Третий же фактор отражал третье направление фармакогенного движения психопатологической картины - динамику тревожно-депрессивной симптоматики.
Таким образом, обнаруживается, что для того, чтобы под влиянием антипсихотика осуществилась динамика каждого из трех выбранных симптомов, изменение состояния должно происходить как минимум в двух направлениях: снижения выраженности не только психотических, но и дефицитарных признаков, динамика которых составляет разные факторы, а следовательно являются отражением реализации воздействия на разные патогенетические механизмы. Для групп с динамикой бреда и галлюцинаций был выделен третий механизм реализации клинического эффекта - влияние на тревожно-депрессивный синдром. При этом выявляется еще один факт в пользу различий в механизмах реализации терапевтического эффекта в отношении этих расстройств. Для подвижного варианта бреда редукция психотической симптоматики оказывалась приоритетной, в то время как для подвижного варианта галлюцинаций наиболее важной была редукция эмоционально-когнитивного дефицита.
При анализе динамики симптомов дефицита, описанных негативной подшкалой PANSS, было обнаружено, что изначальная выраженность бреда и галлюцинаций не оказывает существенного влияния на редукцию их выраженности в ходе исследования. Наибольшую роль здесь играет выраженность дезорганизации мышления. Кроме того, также как и в отношении продуктивных расстройств, чем тяжелее симптом дефицита в исходном состоянии больных, тем лучше его динамика в ходе исследования.
Эмоциональные дефицитарные расстройства оказывались подвижными, если исходно они были интегрированы в единый симптомокомплекс с нарушением взаимодействия с другими людьми (признаки «плохой раппорт» и «избегание контактов вследствие пассивности»). Это позволяет предположить, что на краткосрочное фармакогенное воздействие реагирует не целостный синдром эмоционального дефицита, а лишь та его часть, которая тесно сопряжена с нарушением социального поведения.
Подвижность коммуникативных нарушений (признаки «плохой раппорт», «социальная отгороженность вследствие пассивности» и «нарушение спонтанности в процессе беседы») в свою очередь определялась связью с большей исходной выраженностью эмоционального дефицита, но также и тревожно - депрессивных расстройств. При этом и здесь изначальная тяжесть определяющих клиническое состояние психотических симптомов не влияла на динамические характеристики этих нарушений. Знаком фармакогенной инертности этих расстройств являлась большая выраженность галлюцинаторных нарушений в конце наблюдения.
Оба признака когнитивного дефицита, измеряемые негативной подшкалой (признаки «нарушение абстрактного мышления» и «стереотипность мышления»), проявляли себя как подвижные в том случае, если в изначальном статусе больных присутствовало сочетание более выраженных когнитивных, коммуникативных и поведенческих нарушений (признаков «дезорганизация мышления, «нарушение спонтанности в разговоре», «нарушения установки на сотрудничество» и «активное избегание общения») и возбуждения. В рамках краткосрочного фармакогенного воздействия подвижными оказывались те варианты когнитивного дефицита, которые были обусловлены дезорганизующими психотическими процессами (дезорганизацией мышления и психомоторным возбуждением). Более дифференцированные нарушения за это время не подвергались изменению.
Особый интерес вызвали динамические характеристики такого симптома, как нарушение внимания, так как по данным последних исследований он является одним из наиболее важных когнитивных нарушений, лежащих в основе разнообразных как психотических, так и дефицитарных нарушений при шизофрении (Pantelis et al., 2000, Ramsey et al., 2000, Jansma et al., 2000). В нашем исследовании было показано, что подвижность этого нарушения на этапе терапии острого психотического состояния исходно обусловлена многими расстройствами в разных сферах психической деятельности. Из позитивных симптомов это были галлюцинаторное нарушение и возбуждение, из негативных - нарушение коммуникации и поведения (признаки «нарушение спонтанности в разговоре», «некооперативность», «активное избегание общения»), а также нарушение связи с реальностью (признаки «дезориентация» и «загруженность») и нарушение регуляции произвольной деятельности (признаки «волевые нарушения» и «нарушения контроля над импульсивностью»). Можно предположить, что среди прочего атипичный антипсихотик положительно влияет на произвольное функционирование больных вообще, составной частью которого является произвольный компонент внимания.
При проверке гипотезы активности антипсихотиков в отношении только вторичных негативных нарушений и терапевтической недоступности первичных дефицитарных расстройств оказалось, что различий в динамике тех и других симптомов не обнаруживается. Практически все негативные симптомы оказывались подвижными, если исходно в клинической картине тяжесть дезорганизации мышления была больше. Можно предположить, что краткосрочная антипсихотическая терапия оказывает влияние не на специфические проявления дефицита, а на общий компонент, формирующийся вследствие модулирующего воздействия на негативные нарушения психотической дезорганизации мыслительной деятельности, через который и опосредуется на этом этапе лечения терапевтический эффект.
Анализ терапевтической динамики тревожно-депрессивного компонента в состоянии больных (признаки «тревога», «депрессия», «напряженность» и «чувство вины») обнаружил, что при краткосрочной терапии атипичным антипсихотиком редукция депрессии происходит в том случае, если она изначально «встроена» в единый симптомокомплекс с тревогой и чувством вины.
Страх, описанный шкалой PANSS признаками «тревога» и «напряженность», редуцируется в той мере, в которой он имеет конкретное содержание, выражающееся идеями преследования, а также чувством угрозы, сопровождающееся враждебным поведением. Кроме того, важным фактором подвижности оказывается его связь с депрессией.
Обращает на себя внимание тот факт, что в целом редукция тревожно-депрессивного комплекса происходит относительно независимо от многих других расстройств, что еще раз свидетельствует в пользу того, что действие препарата в отношении этих нарушений является его отдельным, не связанным непосредственно с основным антипсихотическим эффектом, свойством.
Одним из важных показателей устойчивости редукции психотических симптомов является формирование критического отношения больных к пережитому психотическому эпизоду. В нашем исследовании увеличение степени осознанности болезненности своего психического состояния происходило у тех больных, где изначально снижение самоотчета было тесно связано с продуктивной симптоматикой, в частности с галлюцинаторно-бредовыми расстройствами.
Поиск характерных признаков клинической картины, где наибольшее число симптомов оказывалось подвижными, привел к следующему: в исходном состоянии таких пациентов в большей степени были проявлены коммуникативные расстройства: нарушение социального поведения вообще и, в частности, сложности взаимодействия со значимыми другими людьми. Здесь более выражено была нарушена склонность к сотрудничеству, проявлявшаяся, в том числе, и в снижении способности вести беседу. Более очевидным было стремление избегать контактов с окружающими. В целом такой характер поведения больных отражал остроту психотического приступа. Можно предположить, что аффективная составляющая состояния, обусловливающая такие поведенческие нарушения, в первую очередь реагирует на фармакогенное воздействие. Снижение напряженности психотического аффекта ведет за собой редукцию тяжести многих других элементов клинической картины.
Эти данные имеют практическое значение, так как из всех психопатологических проявлений поведенческие нарушения легче всего регистрируются и могут являться доступным критерием отбора наиболее перспективных для терапии атипичным антипсихотиком больных.
В ходе исследования был обнаружен еще один важный факт. В отношении довольно большой группы симптомов существует ограничение степени редукции их выраженности за восемь недель терапии. Если в начале исследования не было ни одного симптома, где психопатологический контекст их подвижного или инертного вариантов не различался. К концу такие симптомы появлялись. Группы становились гомогенными вне зависимости от того, была ли редукция таких признаков, как бред, галлюцинаций, подозрительность, нарушение спонтанности в разговоре, стереотипность мышления, озабоченность собственным состоянием соматического здоровья, тревога, чувство вины, манерность, депрессия, некооперативность, дезориентация, волевые нарушения и загруженность. Вероятно, здесь динамика состояния происходила разнопланово, как в сторону уменьшения, так и в сторону увеличения тяжести симптомов в группах «с динамикой» и «без динамики» выбранного расстройства, что нивелировало существующие в начале исследования различия. При этом подвижность образующих группы симптомов оказывалась недостаточной для того, чтобы их тяжесть у больных группы «с динамикой» была меньше по сравнению с больными группы «без динамики» в конце исследования, в связи с чем и по этому признаку группы выравнивались. Более подвижные в ходе исследования симптомы оказывались более тяжелыми в начале, но их редукция к концу наблюдения останавливалась на том уровне выраженности, который характеризовал и инертные симптомы. Исходя из этого, можно предположить, что изначальная большая тяжесть подвижных симптомов была обусловлена дополнительным фактором. Например, «подвижные» бредовые расстройства выглядели более выраженным из-за их сочетания в клинической картине с бредовым аффектом (чувством угрозы и настороженности). Клиническое уменьшение тяжести бреда было связано не с уменьшением количества и масштаба собственно бредовых идей, а, в первую очередь, с уменьшением их аффективной насыщенности. В конце исследования группы «с динамикой» и «без динамики» бредовых нарушений перестали различаться между собой. Следовательно, механизмы, формирующие менее яркие клинически, но специфические проявления бредового нарушения, остались пока не затронутыми. Можно предположить, что на этом терапевтическом этапе собственно «антибредового» действия препарата еще не проявилось ни в той, ни в другой группе, а эффективность препарата в группе «с динамикой» была опосредована через влияние на аффективную составляющую.
Иные закономерности наблюдались при анализе динамики других симптомов. По 16 пунктам редукция симптома приводила к такому общему изменению состояния, что у больные группы «с динамикой» выраженность ряда признаков были меньше, чем у больных группы «без динамики». Из позитивной подшкалы это были дезорганизация мышления и враждебность; из негативной подшкалы - уплощенность аффекта, эмоциональная отгороженность, социальная отгороженность вследствие пассивности, нарушение абстрактного мышления; из шкалы общей психопатологии - напряженность, моторная заторможенность, необычное содержание мыслей, нарушение внимания, некритичность к своему состоянию, волевые нарушения и активное избегание общения. Кажется, что динамика этих психопатологических образований не имеет тех ограничений, о которых говорилось выше, а следовательно, они более непосредственно связаны с биологической областью действия атипичного антипсихотика.
О роли тяжести дезорганизации мышления в начале исследования уже было сказано. Но оказалось, что и к концу исследования группы наиболее часто различались по признаку дезорганизации мышления, более выраженной у тех больных, где множество других признаков не подвергалось обратному развитию. Таким образом, еще раз было получено подтверждение, что дезорганизация мышления является фундаментальным нарушением, определяющим чувствительность состояния к кратковременному фармакогенному воздействию.
При рассмотрении модели ремиссии в рамках приступообразно-прогредиентной шизофрении были получены следующие факты. Как можно было предположить заранее, для этих больных наиболее характерными были негативные нарушения. Однако почти у половины пациентов, достигших устойчивой ремиссии на фоне лекарственной схемы, включающей в себя наряду с другими препаратами, типичные нейролептиками, выявляется рудиментарная психотическая симптоматика, которая носит осколочный характер и незначительно влияет на повседневную жизнь больного и уровень его функционирования. Были описаны четыре клинических варианта рудиментарных психотических нарушений, три из которых проявлялись исключительно бредовыми, а один - псевдогаллюцинаторно-бредовым нарушениями. При сравнительном анализе особенностей динамики выделенных вариантов на фоне монотерапии атипичным антипсихотиком был получен неожиданный результат: существенных различий в характере реакции на лечение не обнаружилось. Ее отсутствие в терапевтическом ответе пациентов с различными вариантами рудиментарных психотических нарушений может указывать на то, что клиническая и биологическая вариабельность не вполне соответствуют друг другу. Эта гипотеза не была разработана в ходе настоящего исследования, но может являться перспективным направлением дальнейших исследований.
Как уже упоминалось, исследование группы больных в ремиссии включало три периода, каждый из которых начинался в момент начала исследования.
Изучение динамики конфигурации психопатологической структуры состояния больных в разные периоды исследования показало, что уже в конце первого периода терапии снижалось число клинически выраженных случаев по большинству симптомов, которые исходно составляли психопатологическую картину больных. Наибольшее число случаев улучшения наблюдалось по показателям коммуникативных и аффективных нарушений, таким признакам, как социальная пассивность и депрессия. Из остаточных продуктивных симптомов при смене терапии подвижными оказались рудиментарные бредовые нарушения и дезорганизация мышления. Ухудшения по какому-либо из симптомов встречались редко, в единичных случаях, но все же нужно отметить, что чаще всего это было нарастание тревоги.
Такая динамика состояния больных в этом периоде может быть связана не только с более широким спектром действием атипичных антипсихотиков, но с прекращением приема типичных нейролептиков, а следовательно, с уменьшением выраженности нейролептических побочных эффектов.
К концу второго периода наиболее значительным было уменьшение количества случаев как формальных, так и содержательных когнитивных нарушений (у многих пациентов исчезли признаки нарушения абстрактного мышления и стереотипности мыслительных процессов), коммуникативных расстройств («некооперативность», «плохой раппорт»), а также нереалистической ориентации всего строя психической жизни больных («загруженность»). Ни у одного пациента к концу этого периода тяжесть вышеописанных признаков не нарастала. В отношении некоторых симптомов группа распадалась надвое: у части больных наблюдалось значительное улучшение, но довольно часто встречались и случаи ухудшения. Это касалось таких симптомов, как уплощенность аффекта, снижение побуждений, а также депрессия. Количество больных с рудиментарными бредовыми симптомами продолжало неуклонно снижаться.
В конце второго периода исследования выявилось два лидирующих признака, определяющих психопатологическую картину группы: манерность и нарушение критики к своему психическому состоянию. Их изменения не были связаны между собой и, по-видимому, отражали два разных патологических процесса. Редукция манерности коррелировала с уменьшением уплощенности аффекта, а сниженной критики - с уменьшением бреда.
Для того, чтобы изучить характер подвижности каждого из симптомов, была предпринята попытка сравнить скорость динамики симптомов за первый и второй периоды исследования. Этот показатель вычислялся как разница разницы между показателями в начале исследования и в конце первого периода и разницы между показателями в начале исследования и в конце каждого из периодов. Было обнаружено, что разные симптомы с разной скоростью реагируют на терапию атипичным антипсихотиком. Тяжесть некоторых нарушений быстро снижалась в первый период терапии, но затем процесс редукции останавливался. К ним относились проявления тревоги и депрессии («тревога», «напряженность», «депрессия»), моторная заторможенность и некоторые коммуникативные расстройства («социальная пассивность» и «некооперативность»). Другие нарушения, проделав незначительную динамику в первый период, затем наращивали темп редукции. Эти расстройства включали в себя широкий спектр нарушений. Из рудиментарных психотических признаков это была дезорганизация мышления. Дефицитарные расстройства были представлены практически полностью, включая эмоциональный, когнитивный и коммуникативный дефицит. В эту же группу симптомов попадали признаки аутизации и импульсивного поведения.
Наиболее медленно из всех других нарушений, которые учитывались в настоящем исследовании, протекала редукция галлюцинаторных расстройств. Уменьшение количества больных, имеющих эти нарушения, достигло статистической достоверности лишь к концу исследования.
В целом конец второго периода исследования является наиболее благоприятной точкой за весь период наблюдения, где как будто бы реализуются в максимальной степени все возможности пациентов, актуализировавшиеся на фоне проводимой терапии.
В конце третьего периода исследования происходит ухудшение некоторых аспектов состояния больных. Наиболее часто отмечалось нарастание тревоги. Число пациентов с клинически выраженной тяжестью этого признака даже превосходила исходную. При анализе связи тревоги с другими психопатологическими проявлениями в начале и конце исследования были получены неожиданные результаты. Обнаружилось, что в ходе исследования психопатологический контекст тревоги изменился. Если в начале, на фоне лечебной схемы, тревога была связана только с напряженностью, то в конце, наряду с напряженностью, она тесно сопрягалась с депрессией, а также с активным избеганием общения, когнитивными нарушениями (дезорганизацией мышления), нарушением побуждений вообще и социальной пассивностью в частности. Редукция тревоги происходила совместно со снижением выраженности напряженности и депрессии, а также в одном блоке с уменьшением тяжести расстройств когнитивного (дезорганизация мышления и стереотипность мышления, нарушение внимания), эмоционального (эмоциональной отгороженности) и коммуникативного (пассивное социальное поведение) круга. Таким образом, если в начале исследования тревога выглядела изолированным образованием, то в конце этот симптом входил в более широкий психопатологический симптомокомплекс, включающий в себя расстройства социального поведения, упорядоченности мышления, аффективные и волевые нарушения. Оказалось, что динамика уровня тревоги влияет на редукцию не только очевидным образом связанных с ней расстройств, таких как напряженность. Во взаимосвязи с динамикой тяжести тревоги находилась редукция выраженности эмоциональной вовлеченности в окружающую жизнь, а также выраженности нарушений формального мышления и инициативы в социальных контактах. Отсюда можно предположить, что если в начале исследования тревога незначительно определяла психическое состояние больного, то к концу исследования она заняла центральное место. При этом выявилась на первый взгляд парадоксальная закономерность: чем выше был уровень тревоги у больного в конце исследования, тем выше была его социальная активность и уровень адаптации.
Несколько меньше увеличивалось количество случаев напряженности, нарушения абстрактного мышления и необычного содержания мыслей. Исключение составляли бред, галлюцинаторные нарушения, эмоциональная уплощенность и манерность, где эффект продолжает наращиваться в ходе всего времени наблюдения.
Представляется, что под влиянием атипичного антипсихотика не происходит равномерного наращивания терапевтического эффекта в зависимости от увеличения длительности терапии. Данные психометрического исследования и клиническое наблюдение показали, что в клинической картине выявляются противоположные тенденции. Выраженность психотических аспектов, таких как бред и галлюцинации, постоянно снижается, но появляются или усиливают свою тяжесть некоторые из симптомов неврозоподобного ряда. Однако и этот процесс роста тяжести нарушений при тщательном анализе оказывается противоречивым. Увеличение общей тяжести сопровождается изменением качества: диффузная напряженность и беспричинное беспокойство сменяются тревогой о конкретных реальных проблемах и событиях. Предположение о том, что повышение уровня тревожности не указывает на истинное глобальное ухудшение состояния, говорит упомянутый факт прямой связи тревоги и социальной адаптированности больного.
Попытка выявить прогностически значимые признаки в начале исследования для редукции того или иного расстройства впоследствии выявила следующее. Только часть симптомов, присутствовавших в изначальной клинической картине, имела прогностически значимые особенности струткуры синдрома. Динамика рудиментарного бреда была тем больше, чем меньше была выраженность в клинической картине нарушения внимания и чем больше была возможность пациентов поддерживать беседу, иначе говоря, чем меньше этот психотический симптом был связан с когнитивными расстройствами и нарушением вербальной коммуникации. Проявления подозрительности редуцировались в большей степени там, где меньше были выражены или отсутствовали вообще галлюцинаторные расстройства и напряженность, а также где больше была выражена аутистическая ориентация психической жизни больного. Эта интересная закономерность может указывать на следующее. Подозрительность оказывается подвижной в том случае, если является отражением не опирающейся на факты (аутистической) установки личности больного, которая проявляется в представлении об угрозе и опасности. Однако при этом нарушение связи с реальностью не должно быть так велико, как это бывает при галлюцинаторных нарушениях.
Хорошим прогностическим признаком для последующей редукции враждебности была меньшая уплощенность аффекта в изначальном состоянии больного. Видимо, враждебность может существовать в клинической картине и попадать в сферу действия препарата только при достаточно насыщенной эмоциональности больного. В случае сочетания ее с уплощенным аффектом она имеет несколько другой смысл, возможно, устойчивой характерологической черты, и оказывается некурабельной.
Близкие между собой проявления эмоционального дефицита, эмоциональная отгороженность и уплощенность, не были связаны между собой прогностическими признаками. Точнее динамика уплощенности была лучше, если отгороженность исходно была меньше выражена. Редукция же отгороженности зависела от исходно большего снижения коммуникативных возможностей больных. Можно предположить, что такие особенности динамики эмоционального дефицита указывают на сложный характер реализации терапевтического эффекта и, возможно, его опосредованность.
Как показывают данные, возможно, в некоторых случаях мы имеем дело с ложной оценкой нарушений, ввиду больших затруднений дифференциации той или иной сферы расстройств. Так, большая выраженность таких коммуникативных расстройств, как плохое взаимодействие с врачом и неспособность поддерживать беседу, оказывались положительным прогностическим признаком для динамики качества мыслительных процессов. Это может означать, что представление о более тяжелых когнитивных нарушениях было обусловлено коммуникативными проблемами. Динамика последних, а не истинный рост интеллектуальных возможностей пациента, получила отражение в более значительном улучшении показателей способности больного к категориальному мышлению.
В свою очередь коммуникативные нарушения, проявляющиеся в процессе разговора, оказывались более чувствительными к терапии в том случае, если исходно они сочетались со стереотипностью мышления. Можно предположить, что нарастание гибкости мышления под влиянием терапии играло первостепенную роль в редукции этого нарушения вербального взаимодействия пациента с окружающими.
При анализе особенностей психопатологической струткуры синдрома при подвижности отдельных симптомов обнаружилось, что исходная клиническая картина у больных с последующей динамикой остаточных психотических, в частности бредовых, расстройств отличалась большей ригидностью процессов мышления и более тяжелым нарушения невербальной коммуникации. В отличие от бредовых нарушений в рамках острого приступа, где аффективная насыщенность играла ведущую роль в подвижности нарушения, здесь прослеживается связь фармакогенной динамики расстройства с тем, насколько оно обусловлено когнитивными и коммуникативными нарушениями. Можно предположить, что подвижность бредовых нарушений в ремиссии и в остром эпизоде может быть обеспечена разными путями. В случае острого эпизода бред редуцируется при его большей аффективной насыщенности, а при остаточных элементах бреда в рамках ремиссии его подвижность связана с уменьшение ригидности когнитивных процессов и коммуникативных расстройств. С этих позиций становится понятным, почему типичные нейролептики не оказывают влияние на это психопатологической проявление, а атипичные антипсихотики, имея в спектре своего воздействия когнитивную и коммуникативную сферу психической жизни (Яничак и др,1999), в ряде случаев оказываются эффективными.
Наиболее быстрая редукция остаточных психотических нарушений у больных в состоянии ремиссии происходила в первый период терапии атипичным антипсихотиком. В конце этого периода признаки, которые исходно определяли клиническую картину больных группы «с динамикой», находящихся в состоянии ремиссии, по большинству из психотических симптомов были очень похожи на таковые у больных группы «с динамикой» с острым психотическим приступом. Различия касались признаков психотической остроты («психомоторное возбуждение», «дезориентированность», «активное избегание общения»), определяющих динамику картины острого приступа, и аутистического характера мышления («необычное содержание мыслей»), характерного для такой клинической картины ремиссии, где динамике подверглось наибольшее число рудиментарных психотических расстройств. Полученные факты позволяют предположить, что в структуре психотического приступа при приступообразно-прогредиентной шизофрении есть такие психотические нарушения, которые не подвергаются спонтанной редукции и оказываются частично резистентны к традиционной психофармакотерапии. Также как и при формировании инертных вариантов продуктивных нарушений при остром психотическом приступе, эти расстройства удерживаются в рудиментарной форме недостаточно эффективными компенсаторными механизмами, которые препятствуют развитию развернутой картины психоза, но в то же время выводят их из сферы фармакогенной активности. Возможно, фактором, отличающим эти рудиментарные психотические расстройства от острых психотических состояний, является особенность их связи с аффективным элементом. Как показывают клинические наблюдения, аффективная составляющая при остром психотическом расстройстве на высоте своего развития как бы отщепляет элемент бредовых построений, спаиваясь с ним и одновременно утрачивая связь с общим аффективным фоном психической жизни больного. Именно этот отщепившийся аффективный компонент и обеспечивает актуальность бредового суждения. Необходимым условием поддержания такой психопатологической конструкции оказывается особая форма когнитивного функционирования больных: снижение целенаправленности мыслительных процессов и аутистическая установка мышления пациента. Вероятно, осколочная аффективная составляющая недоступна ни для типичных нейролептиков, ни для атипичных антипсихотиков. Несколько большая эффективность атипичного антипсихотика в этих случаях может быть обусловлена его способностью влиять на когнитивный компонент. Иными словами, здесь антипсихотический эффект опосредуется через улучшение когнитивного функционирования.
В отличие от психотических нарушений скорость редукции тяжести дефицитарных симптомов нарастала с длительностью терапии. При переводе с типичных нейролептиков на атипичные антипсихотики число больных «без симптома» снижалось по каждому из признаков негативной подшкалы.
При анализе подвижности признаков эмоционального дефицита обнаруживается ее связь с исходной тяжестью когнитивных нарушений. Инертность же этих симптомов обусловливалась исходной выраженной слабостью побуждений. Сходная закономерность выявлялась и при изучении модели острого приступа. Можно предположить, что мотивационно-эмоциональный дефицит отражает наличие нарушения, выходящего за рамки возможностей атипичного антипсихотика на любом этапе течения шизофрении.
Если когнитивные нарушения играют важную роль в подвижности эмоциональных нарушений, то справедливым оказывается и обратное. Нарушение способности обобщать и выделять главное оказывалось подвижным в том случае, если, среди прочего, оно сочеталось с более выраженным эмоциональным снижением. Однако при этом динамика этих расстройств определялась исходной выраженностью нарушений во многих других сферах. Сочетание выраженного когнитивного, волевого дефицита и большей аутизации больных выявлялось в статусе пациентов с подвижными когнитивными нарушениями. По-видимому, такой комплекс симптомов отражает наличие точки пересечения патогенетических механизмов этих проявлений, которая и является местом приложения действия препарата.
Обращает на себя внимание факт, что эмоционально-волевой и когнитивно-волевой дефицит имеют принципиально разную чувствительность к атипичному антипсихотику, а значит не собственно волевые расстройства являются причиной терапевтической инертности состояния, а степень их связи с эмоциональной или познавательной областями психической жизни.
При исследовании динамических характеристик поведенческих нарушений обнаружилось, что взаимодействие больных со значимыми лицами улучшалось, если изначально в большей степени были выражены когнитивные и мотивационные нарушения, а эмоциональный фон был представлен депрессией.
В целом наибольшее влияние на подвижность различных дефицитарных симптомов оказывала их связь в исходной психопатологической картине с проявлениями когнитивных нарушений, в первую очередь нарушением абстрактного мышления.
Нарастание числа случаев с клинически выраженными дефицитарными симптомами к концу исследования было тесно связано с нарастанием тревоги. Можно предположить, что если в ситуации острого приступа не качество, но выраженность негативных расстройств взаимно связана с тяжестью психотической симптоматики, то в условиях ремиссии их выраженность определяется уровнем тревоги. Так как тревога в большой степени влияет на качество когнитивного функционирования, возможно, происходит актуализация следующей цепочки: нарастание тревоги - нарастание когнитивных нарушений - нарастание дефицитарных (эмоциональных и коммуникативных) нарушений. Если это справедливо, то влияние атипичного антипсихотика как на тревогу, так и на когнитивные нарушения должно опосредованно уменьшать клинические проявления психического дефицита.
Помимо уже приведенных фактов, о сходном механизме реализации терапевтического эффекта атипичного антипсихотика при разных психопатологических состояниях (при остром приступе и в ремиссии) говорит и похожий паттерн ответа на лечение депрессивного синдрома. В ремиссии депрессия также оказывалась подвижной в том случае, если она была интегрирована в тревожно-депрессивный синдром. Однако этим различия клинической картины у больных с подвижной и инертной депрессией в ремиссии не исчерпывались. При долгосрочном наблюдении важным оказывалось уже не сочетание депрессии и тревоги, но совокупность депрессивных и невербальных коммуникативных элементов. Интересно отметить, что динамика собственно тревоги не имела признаков, различающих подвижные и инертные группы между собой. Возможно, это отражает неспецифичность этого симптома и разноплановость механизмов, обусловливающих его реакцию на фармакогенное воздействие. Сходные закономерности были обнаружены для нарушений побуждения, где так же не выявлялось различий между группами «с динамикой» и «без динамики», хотя сами симптомы снижения побуждений являлись различающими факторами для многих расстройств.
В отношении такого важного аспекта состояния больных шизофренией, как нарушенный самоотчет, выявились закономерности, также сходные с таковыми при остром эпизоде. Симптом попадал в сферу действия препарата тогда, когда изначально обнаруживалась его связь с рудиментарными психотическими нарушениями. Если же выявлялась исходная интеграция нарушенной рефлексии с коммуникативными расстройствами, улучшения качества самоотчета не обнаруживалось.
Изменение выраженности одного из фундаментальных шизофренических нарушений - аутистической ориентации психической жизни пациента, оказывалось доступным терапии только в том случае, если оно сопрягалось с рудиментарными психотическими расстройствами. По-видимому, здесь нет прямого попадания симптома в поле фармакогенного действия. Терапевтический эффект опосредуется через влияние на психотические нарушения, которые в свою очередь оказываются подвижными при подвижности когнитивных симптомов.
При анализе общих характеристик психопатологической картины больных в ремиссии обнаружилось, что наиболее быстро, но наименее устойчиво, при переводе с лечебной схемы на монотерапию атипичным антипсихотиком редуцировались симптомы расстройства аффекта (напряженность и депрессия). Наиболее инертными оказались признаки, описывающие различные аспекты коммуникации, которые имеют, однако, общее свойство - переходят из разряда симптомов в разряд поведенческих стереотипов. Очень постепенно, но неуклонно, уменьшалось число больных с нарушением критики к своему состоянию и нарушением побуждений. Что касается динамики побуждений, то при изучении клинических данных выявляется, что нарастание инициативности и энергичности у больных в первые периоды исследования не приводили к более продуктивной деятельности, так как активность носила нецеленаправленный характер. Способность адекватно обстоятельствам реализовывать инициативу в плодотворной деятельности появлялась лишь при длительном (годовом) периоде монотерапии.
Оказалось, что особенности исходной структуры синдрома, включающего в себя наибольшее число подвижных элементов, менялось в зависимости от длительности наблюдения. Если учитывалась динамика за восемь недель монотерапии, то изначально более подвижная клиническая картина определялась большей выраженностью рудиментарных бредовых расстройств и связанным с ними нарушением критики к своему психическому расстройству. При рассмотрении второго периода исследования наиболее характерным признаком многоплановой подвижности состояния было более выраженное нарушение абстрактного мышления. Иными словами, в ходе более короткого времени наблюдения наиболее важным признаком будущей динамичности синдрома была тяжесть психотической симптоматики. Более длительный период монотерапии выявлял другую закономерность: маркером подвижности синдромальной структуры оказывалось нарушение возможности использовать более зрелые формы мышления. Однако если учесть факты, представленные выше, то можно увидеть, что динамика рудиментарных психотических расстройств в ремиссии имеет тесную связь, а, возможно, и определяется редукцией тяжести когнитивных нарушений. Если принять во внимание, что когнитивные нарушения проделывали значительную позитивную динамику в ходе исследования, можно предположить, что попадание именно когнитивных расстройств в поле фармакогенного действия обеспечивает общую динамику состояния, даже в тех аспектах, которые в своих клинических проявлениях не связаны напрямую с расстройством мышления. Сходная картина наблюдается и при анализе динамики острого психотического эпизода.
Психопатологическая картина больных, имеющая в себе большое число фармакогенно инертных элементов, определялась в конце каждого из периодов симптомами эмоционального дефицита и нарушением побуждений. Как уже было сказано выше результаты нашего исследования позволяют предположить, что это сочетание расстройств является границей действия атипичного антипсихотика и либо препятствует реализации других механизмов, обеспечивающих эффект препарата, либо же знаменует собой «поломку» таких механизмов.
В ходе анализа данных были изучены связи тяжести психопатологических нарушений с уровнем функционирования пациентов, а также их взаимной динамики. Достоверное улучшение общего функционирования обнаружилось уже в конце первого периода исследования и затем неуклонно нарастало. В начале исследования уровень функционирования определялся тяжестью негативных расстройств и не зависел от выраженности рудиментарных психотических нарушений. Это может быть связано с тем, что тяжесть психотических нарушений была значительно более низкой, чем тяжесть дефицитарных проявлений, и имела значительно меньший размах. Однако и при анализе клинических данных не складывалось впечатления, что наличие остаточных бредовых или псевдогаллюцинаторных расстройств действительно существенно влияет на уровень социального функционирования больных. По-видимому, компенсаторные механизмы, позволяющие удерживать психотические расстройства ограниченными, оказывались достаточно эффективными и позволяли больным в большой степени «оставаться в жизни».
В ходе исследования снижение выраженности психопатологических проявлений приводило к тому, что показатель общего уровня функционирования утрачивал связь с клиническими проявлениями психических нарушений.
Другая ситуация складывалась при использовании более дифференцированного инструмента - опросника качества жизни. Здесь обнаруживалось, что способность больных общаться с хорошо знакомыми им лицами не была связана с тяжестью их психопатологических нарушений. В то же время способность знакомиться с новыми людьми определялась отсутствием рудиментов психотических симптомов. Таким образом, оказывается, тяжесть психотических нарушений в большей степени сказывается на характере взаимодействия между больными и другими людьми, чем на их способности к регламентированным формам поведения, например к профессиональной деятельности. В наибольшей степени способности больного устанавливать устойчивые близкие отношения, быть социально активным и организовывать свою деятельность целенаправленно, а также получать удовольствие зависят от качества формальных мыслительных процессов: целенаправленности и переключаемости мышления (чем низкий уровень дезорганизации и стереотипии мышления, тем выше уровень функционирования). Наиболее значительное влияние на степень участия больного в повседневной жизни оказывала тяжесть такого когнитивного нарушения, как стереотипность мышления.
Исследование показало, что для больных с инертными психотическими симптомами более характерно было активное избегание взаимодействия с другими людьми (из-за дискомфорта или отсутствия интереса) и ангедония не депрессивного генеза. Больные с улучшением критики к своему состоянию отличались лучшей способностью устанавливать приятельские отношения с новыми людьми, оценить степень заботы и участия других людей в своей жизни, проявлять инициативу в отношениях с другими людьми вовлечь себя в коллективные развлечения. Они были более успешны в поисках работы, их мотивация была более устойчива, а деятельность целенаправленна. В тех случаях, когда за время исследования снижалась выраженность волевых нарушений, больные отличались большей способностью проявлять инициативу в отношениях с другими людьми, меньшей склонностью к активному избеганию взаимодействия из-за дискомфорта или отсутствия интереса, меньшей степенью ангедонии и большей способностью устанавливать эмоциональный контакт со значимыми лицами, в частности с врачом. Анализ этих фактов показывает, что лучшее когнитивное функционирование, большая подвижность нарушенного самоотчета и побуждений обусловливают более высокий уровень взаимодействия с людьми и более высокий уровень вовлеченности в повседневную жизнь.
В целом анализ динамики состояния больных приступообразно-прогредиентной шизофренией, находящихся в состоянии ремиссии на фоне применения атипичного антипсихотика, показал, что наиболее значительно терапевтический эффект в этих условиях реализуется через улучшение когнитивного функционирования. Сходные результаты были получены и при анализе динамики состояния больных, переживающих острый психотический эпизод.
Обнаружилось, что перевод больных с традиционной лекарственной схемы на монотерапию атипичным антипсихотиком происходит не только уменьшение выраженности практически всех симптомов, но и значительное изменение структуры психопатологической картины.
При сопоставлении средних доз оланзапина, препарата, который больных получали и остром эпизоде и в ремиссии, различий не обнаружилось. При этом выбор доз не ограничивался условиями исследования и обусловливался только клинической необходимостью. Это может говорить о том, что когнитивные нарушения вне зависимости от остроты состояния оказываются доступными при сходном влиянии на нейротрансмиттерные системы.
В заключение можно отметить, что в результате изучения связи динамических характеристик отдельных элементов психопатологической картины со структурой синдрома раскрывает клинически не явный внутренний смысл болезненных проявлений. Структурно-динамический подход к исследованию достижимых для того или иного лекарственного средства психопатологических образований позволяет выявить наиболее значимые в терапевтическом отношении звенья психопатологической картины, движение тяжести которых вовлекает в динамический процесс многие другие элементы болезненного состояния. Эти нарушения являются опорными признаками эффективности лечения. Они далеко не во всех случаях клинически определяют состояние больного и часто затушевываются другими более яркими болезненными проявлениями. Однако изменение выраженности последних не отражает глубинных процессов и является лишь их опосредованным отражением.
Выводы
-
Исходная психопатологическая картина как острого психотического приступа, так и состояния ремиссии у больных приступообразно-прогредиентной шизофренией содержит в себе информацию о характере будущей динамики состояния в условиях монотерапии атипичным антипсихотиком. Эта информация заложена в различиях структурной конфигурации психопатологического синдрома при фармакогенно подвижном или инертном варианте каждого из составляющих его симптомов. Различия специфичны для каждого из нарушений.
-
Среди всех элементов психопатологического синдрома выделяются расстройства, фармакогенная подвижность которых связана с наиболее выраженной позитивной динамикой общего состояния. При этом эти нарушения не обязательно определяют клиническую картину. Наиболее ярко это обнаруживается у больных с острым психотическим приступом (в рамках приступообразно-прогредиентной шизофрении), где, несмотря на то, что клинически состояние определяется галлюцинаторно-бредовой или бредовой симптоматикой, динамика состояния в целом зависит от редукции дезорганизации мыслительных процессов.
-
Предложенный метод структурно-динамического анализа оказался продуктивным подходом к изучению закономерностей синдромокинеза путем исследования структурно-динамических отношений между симптомами. Он позволил выявить особенности структуры синдрома, отражающие его динамические свойства. Это дало возможность сформировать представление о фармакогенных динамических симптомокомплексах, отличающихся от известных психопатологических синдромов и на этом основании детализировать прогноз терапевтического ответа, как в отношении отдельных нарушений, так и в отношении синдрома в целом.
-
Одно и то же клинической проявление в зависимости от того, в какой структурной конфигурации оно исходно находится, имеет разную фармакогенную доступность, что, вероятно, отражает разную степень связи с биологической дисфункцией, на которую действует препарат.
-
У больных с острым психотическим приступом (в рамках приступообразно-прогредиентной шизофрении) большая выраженность психотической дезорганизации мышления в сочетании с большей выраженностью других расстройств мышления, таких как нарушение способности к абстрактному мышлению, нарушение внимания, а также коммуникативных нарушений (нарушение способности поддерживать беседу и намеренное избегание общения), является маркером общего хорошего терапевтического ответа на воздействие атипичного антипсихотика. Большая выраженность дезорганизации мышления в конце исследования сочетается с фармакогенной инертностью психопатологической картины.
-
У больных с острым психотическим приступом, клинически определяющимся бредовой или галлюцинаторно-бредовой симптоматикой, закономерности динамики бредовых и галлюцинаторных нарушений на фоне монотерапии атипичным антипсихотиком существенно различаются. Редукция бредовых расстройств происходит в первую очередь за счет снижения тяжести когнитивных и других психотических нарушений, в то время как галлюцинаторные нарушения преимущественно редуцируются совместно со снижением выраженности дефицитарных расстройств, включающих как когнитивные, так и эмоциональные аспекты психического дефицита.
-
В структуре острого психотического приступа обнаруживаются два вида психотических нарушений, различающихся особенностями своей динамики на фоне монотерапии атипичным антипсихотиком. Одни симптомы в подвижном варианте (подвижные варианты галлюцинаторных и бредовых расстройств, подозрительности), будучи исходно более выражены, чем инертные, к концу исследования редуцируются лишь до уровня инертных. В то же время подвижные варианты других симптомов (подвижные варианты дезорганизации мышления и враждебности), будучи более выражены в начале исследования, к его концу имеют значительно меньшую степень тяжести, чем инертные. Возможно, в отношении первого вида нарушений специфическое действие антипсихотика в ходе кратковременного терапевтического курса не реализуется, в то время как для второго вида достигается полный терапевтический эффект.
-
У больных приступообразно-прогредиентной формой шизофрении в состоянии ремиссии при переводе их с традиционной лечебной схемы, включающей типичные нейролептики, на монотерапию атипичным антипсихотиком происходит улучшение различных аспектов психического состояния.
-
Выявляются разные закономерности редукции симптомов, образующих психопатологическую картину у больных в ремиссии. Часть нарушений, таких как аффективные, моторные и коммуникативные расстройства, в течение первых недель терапии атипичным антипсихотиком подвергались наиболее значительной редукции, дальнейшая динамика была незначительной. Другие расстройства, представленные преимущественно признаками психического дефицита, проделывали несущественную динамику на начальном этапе терапии, но выраженно редуцировались при более длительном курсе лечения.
-
У больных в состоянии ремиссии при переводе их с традиционной лечебной схемы на монотерапию атипичным антипсихотиком психопатологическая картина оказывается подвижной в отношении многих аспектов в том случае, если изначально в статусе больных выявляется большая выраженность конкретных способов мышления (нарушение способности к обобщению и формированию абстрактных категорий) и инертной - если изначально в статусе больных обнаруживается сочетание признаков эмоционального дефицита и слабости побуждений.
-
Принципиальных различий между нарушениями - маркерами будущей подвижности психопатологического состояния у больных приступообразно-прогредиентной формой течения шизофрении в остром психотическом эпизоде и в ремиссии на фоне монотерапии атипичным антипсихотиком, не выявляется. В том и другом случае наиболее характерным признаком терапевтической подвижности состояния являются когнитивные нарушения. В случае острого психотического эпизода этим маркером является дезорганизация мышления, а в случае состояния ремиссии - нарушение способности больных к абстрактному мышлению. Можно предположить, что в рамках выбранной клинической модели влияние атипичного антипсихотика на когнитивные процессы является фундаментальным механизмом, который способствует наиболее полной и разносторонней реализации его терапевтического эффекта.
-
Редукция когнитивных нарушений оказывает наиболее значительное положительное действие на разные аспекты состояния больных, включая не только психотические и дефицитарные нарушения, но и общий уровень социального и профессионального функционирования, а также их способность к более разнообразному и удовлетворительному взаимодействию с другими людьми, более адаптивному повседневному поведению, более целенаправленной и устойчивой деятельности в целом.
Список работ, опубликованных по теме диссертации
-
Морозова М.А., Жаркова Н.Б., Бениашвили А.Г. Опыт применения атипичного нейролептика - оланзапина в остром периоде шизофрении // Журн. неврол. и психиатр. - 2000, № 4.- сс. 37-43.
-
Тиганов А.С., Бениашвили А.Г., Морозова М.А., Жаркова Н.Б. Динамика структуры депрессивного синдрома в ходе терапии антидепрессантами с различным механизмом действия // Материалы сателлитного симпозиума компании Органон 11 октября 2000 г., сс. 15-16
-
Морозова М.А. Спектр клинической активности атипичного антипсихотика оланзапина // Психиатрия и психофармакотерапия - 2000.- N 5.- сс 144-146.
-
Морозова М.А. Относительная лекарственная резистентность как следствие ошибочного подхода к лечению больного // Журн. неврол. и психиатр.-2000.-№12.-сс. 68-71.
-
Жаркова Н.Б., Морозова М.А., Андрусенко М.П. Психометрический метод не только для экспериментов // Журн. неврол. и психиатр. - 2001.-№1 - сс. 37-40.
-
Морозова М.А. Эффективность терапии миртазапином у больных с депрессией и другими аффективными расстройствами // Русский медицинский журнал - 2000. - т.8, N15-16 (116-117). - сс. 634-637.
-
Андрусенко М.П., Морозова М.А. Комбинированное использование антидепрессантов и нейролептиков при аффективных расстройствах и шизофрении: показания к назначению, побочные эффекты и осложнения // Журн. неврол. и психиатр. - 2000.-№11 - сс. 60-65.
-
Морозова М.А., Бениашвили А.Г. Роль ранней терапевтической динамики тревоги в изменении состояния больных с тяжелым депрессивным эпизодом // Социальная и клиническая психиатрия - 2001. - т. 11, вып.1.- сс. 81-85.
-
Жаркова Н.Б., Морозова М.А. Мишени нейролептической терапии в геронтологической практике // Психиатрия и психофармакотерапия - 2001.- Приложение №2.- сс.12-14.
-
Морозова М.А. Резистентность к антипсихотикам и возможности оланзапина в рефрактерных к терапии случаях шизофрении // Психиатрия и психофармакотерапия - 2002.- Приложение №3. - сс.113-117.
-
Морозова М.А., Бениашвили А.Г. Использование психотропных средств в общемедицинской практике // Кремлевская медицина, клинический вестник- 2001.- N 3.- сс. 57-62.
-
Морозова М.А., Бениашвили А.Г. Нейрохимические гипотезы клинических эффектов антипсихотических средств // Психиатрия - 2003.- N 1.- сс. 56-61.
-
Morozova M.A. Reduction of residual delusiona on medication with atypical antipsychotics in patients with schizoiphrenia in remission // CINP, Monreal, June 23-27 - 2002.- poster 102177,
-
Морозова М.А., Бениашвили А.Г., Жаркова Н.Б. Особенности развития антипсихотического эффекта на фоне терапии допамин-серотонинергическим антипсихотиком больных шизофренией в состоянии обострения // Психиатрия и психофармакотерапия - 2001.- №5.- сс. 175-181.
-
Burbayeva G.S., Boksha I.S., Tereshkina E.B., Vorobyeva E.A., Morozova M.A., Jarkova N.B., Turisheva M.S., Savushkina O.K. Glutamate dehydrogenase immunoreactivity in platelets in schizophrenia // The World Journal of Biological Psychiatry - 2002.- v.3, Suppl.1.- p.032.
-
Морозова М.А. Структурно-динамический анализ как метод изучения механизмов клинической реализации и прогнозирования терапевтического ответа // Журн. неврол. и психиатр.- 2003.- № 8.- сс. 4-8
